2019-08-15 京都大学
諫田淳也 医学部附属病院助教、熱田由子 日本造血細胞移植データセンター長、Éliane Gluckman ユーロコード教授、Arnon Nagler 欧州血液骨髄移植学会教授らの研究グループは、日欧における臍帯血移植の予後予測因子を明らかにしました。
同種造血幹細胞移植は再発・難治性白血病に対して根治が期待できる治療法です。臍帯血は、HLA一致ドナーに代わる代替移植ソースとして急速に拡大しました。そこで、本研究グループは日欧共同研究基盤を確立し、人種によらない普遍的な予後予測因子を見出すため、成人急性白血病患者を対象とした、日本と欧州ではじめての国際共同研究を行いました。そして、日欧で患者背景や治療内容は大きく異なるものの、移植時病期や患者年齢、移植年、臍帯血有核細胞数などが移植成績に与える影響が、極めて類似していることを示しました。
本研究成果は、今後、日本と欧州の共同研究を加速させるための重要な基礎データであり、本データをもとに、国際共同後方視的研究や介入試験が計画される予定です。
本研究成果は、2019年8月14日に、国際学術誌「Leukemia」のオンライン版に掲載されました。

図:本研究のイメージ図
詳しい研究内容について
成人単一臍帯血移植における予後予測因子を解明
―初の日欧国際共同研究―
概要
京都大学医学部附属病院 諫田淳也 助教、日本造血細胞移植データセンター 熱田由子 センター長、ユーロ コード Éliane Gluckman 教授、欧州血液骨髄移植学会急性白血病ワーキングパーティ― Arnon Nagler 教授 らの研究グループは、日欧における臍帯血移植の予後予測因子を明らかとしました。
同種造血幹細胞移植は再発 難治性白血病に対して根治が期待できる治療法です。臍帯血は、HLA (注 1)一致 ドナーに代わる代替移植ソースとして急速に拡大しました。日欧共同研究基盤を確立し、人種によらない普遍 的な予後予測因子を見出すため、成人急性白血病患者を対象とした、日本とヨーロッパではじめての国際共同 研究を行いました。日欧で患者背景や治療内容は大きく異なるものの、移植時病期や患者年齢、移植年、臍帯 血有核細胞数などが移植成績に与える影響が、極めて類似していることを示しました。本研究は、今後、日本 と欧州の共同研究を加速させるための重要な基礎データであり、このデータをもとに、国際共同後方視的研究 (注 2)や介入試験が計画される予定です。
本研究成果は、2019 年 8 月 14 日に、国際学術誌「Leukemia」のオンライン版に掲載されました。

1.背景
抗癌剤治療のみでは寛解にいたらない、あるいは再発する可能性が高い急性白血病に対して、同種造血幹細 胞移植は、根治が期待できる確立した治療法です。免疫学的な合併症のリスクを低下させるため、血縁あるい は骨髄バンクにおける HLA が一致するドナーが最も良いドナーと考えられていますが、約半数の患者におい て適切な時期に HLA 一致ドナーは見つかりません。
臍帯血は、HLA 一致ドナーに代わる代替移植ソースとして急速に拡大し、世界中で用いられるようになりま した。特に我が国においては年間合計 1000 例以上と、世界中で最も多く行われています。また、HLA 一致非 血縁者間骨髄移植とほぼ同等の成績であることが示されています。
一方、臍帯血移植においては、生着不全や早期の移植関連合併症の頻度が他の移植ソースと比較しやや高い ことが問題となっています。臍帯血移植の成績を改善させるためには、予後予測因子を明らかとすることは非 常に大切です。人種によらない普遍的な予後予測因子を見出すためには、世界規模での共同研究が必要ですが、 日本と欧米においては、患者背景や移植方法が大きく異なるため共同研究を行うことは困難だと考えられてい ました。この問題に取り組むため、日本造血細胞移植学会、日本造血細胞移植データセンター、欧州臍帯血研 究施設であるユーロコード、欧州血液骨髄移植学会の急性白血病ワーキングパーティ―による、はじめての国 際共同研究を行いました。
2.研究手法・成果
2000 年から 2014 年の間に、初回の単一臍帯血移植を受けた、成人急性白血病患者を対象としました。その 結果、日本からは 206 の移植施設から 3764 例、欧州からはフランスやドイツ、イギリスをはじめ 25 か国、 135 移植施設から 1027 例の患者が対象となりました(表1)。日本と欧州の患者の年齢中央値はそれぞれ 51 歳、38 歳と日本の方が高齢であり、HLA-A, -B 抗原, HLA-DRB1 アリルでカウントされる HLA 適合度に関し ては日本のほうが欧州よりも HLA 不適合数が多く認められました。移植時病期に関しては、再発高リスク群 が日本 56%、欧州 33%と、日本では半数以上の患者が高リスク群に含まれました。また、臍帯血の有核細胞数 は日本 2.6×107 /kg、欧州3.5×107 /kgと欧州において有意に有核細胞数の多い臍帯血が使用されていました。 抗胸腺細胞免疫グロブリンは日本では 2%でしか用いられていない一方、欧州では 70%に用いられていました。 以上のように、日本と欧州において患者背景に非常に大きな差を認めました。
移植後 3 年時点における生存率は日本では 41%、欧州では 33%でした。再発率はそれぞれ 34%、31%とほ ぼ同等でしたが、無再発死亡率はそれぞれ 29%、40%と欧州のほうが高値でした。
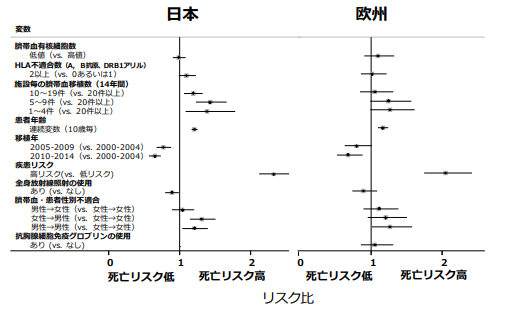
多変量解析では、日欧ともに、臍帯血有核細胞数や HLA 不適合数の生存への影響は認められませんでした(図1)。一方、日欧ともに、移植年が新しいほど、患者年齢が若いほど、そして移植時寛解であり白血病の 再発リスクが低いほど、生存率が高いという結果でした。臍帯血移植成績を改善させるための努力 進歩によ り、臍帯血移植の成績が年々改善していることは特筆すべきことと思います。なお、移植施設の臍帯血移植経 験数は日本において生存に有意な影響を及ぼしていました。すなわち経験数が多い施設ほど成績が良好という 結果でした。日本と欧州において患者背景に非常に大きな差がある一方で、いずれの群においても同じ予後予 測因子を示していました。すなわち統合解析が可能であることを示しています。
3.波及効果、今後の予定
本研究では、日本と欧州で患者背景や治療内容は大きく異なるものの、予後予測因子は、日本、欧州で大き な差がないことを証明いたしました。このことは、今後、日本と欧州の共同研究を加速させるための、重要な 基礎データであると考えています。このデータをもとに、既存データを用いる研究のみならず、国際共同介入 試験を計画できればと考えています。
一方、HLA 不適合の影響は、日本において生存には影響ないものの、再発率の低下、移植関連死亡率の増加 と関連することも証明いたしました。また、日本のほうが条件の厳しい症例に移植を行っているのにも関わら ず、良好な成績を残しています。この成績の差が、HLA の影響に関連しているのかどうか、GVHD (注 3)との関 連も含めて、引き続き検討したいと考えています。
4.研究プロジェクトについて
本研究は、京都大学医学部附属病院 諫田淳也 助教、日本造血細胞移植データセンター 熱田由子 センター 長、ユーロコード Éliane Gluckman 教授、欧州血液骨髄移植学会 急性白血病ワーキングパーティ― Arnon Nagler 教授、日本造血細胞移植学会 岡本真一郎 理事長(慶應義塾大学病院血液内科教授)、同学会 国際委 員会 高橋聡 委員長 (東京大学医科学研究所附属病院血液内科准教授)、同学会 ソース別ワーキンググルー プ 責任者 木村文彦 教授 (防衛医科大学校病院血液内科教授)らの共同研究として行われました。 また、本研究は、日本学術振興会科学研究費補助金基盤C (研究開発代表者 諫田淳也)および国立研究開 発法人日本医療研究開発機構 (AMED) 免疫アレルギー疾患等実用化研究事業( 移植医療技術開発研究分野) 研究開発代表者 熱田由子)の助成を受けて行われました。
<研究者のコメント>
本研究は、日本造血細胞移植学会、日本造血細胞移植データセンター、ユーロコード、欧州血液骨髄移植学 会との共同研究として、日欧の移植施設から収集した多数の急性白血病の移植データを統合 解析することで 実現しました。ご協力いただきました、患者さん、ご家族、臍帯血を提供してくださったお母さん、採取して くださった産科の先生方、移植医療にかかわるスタッフの皆様に心より感謝いたします。患者さんにより良い 移植医療を提供するために、そして提供してくださった臍帯血がより輝けるように、日欧共同研究を継続して いきたいと思います。
<論文タイトルと著者>
タイトル: Prognostic factors for adult single cord blood transplantation among European and Japanese populations: the Eurocord/ALWP-EBMT and JSHCT/JDCHCT collaborative study
著 者: Junya Kanda, Hiromi Hayashi, Annalisa Ruggeri, Fumihiko Kimura, Fernanda Volt, Satoshi Takahashi, Myriam Labopin, Shinichi Kako, Karina Tozatto-Maio, Shingo Yano, Guillermo Sanz, Naoyuki Uchida, Maria Teresa Van Lint, Seiko Kato, Mohamad Mohty, Edouard Forcade, Heiwa Kanamori, Jorge Sierra, Yuju Ohno, Riccardo Saccardi, Takahiro Fukuda, Tatsuo Ichinohe, Minoko Takanashi, Vanderson Rocha, Shinichiro Okamoto, Arnon Nagler, Yoshiko Atsuta, Éliane Gluckman
掲 載 誌: DOI
<用語解説>
(注 1)HLA Human Leukocyte Antigen ヒト白血球型抗原)
遺伝子の第 6 染色体短腕部に存在する、主要組織適合遺伝子複合体の産物。抗原提示など免疫において重要な 役割をはたしている。同種造血細胞移植においては、HLA を適合させたドナーを選択することで、GVHD や 拒絶などの免疫学的合併症の頻度を低下させることができる。
(注 2)後方視的研究
既存の情報を用いて、過去の事象について調査する研究
(注 3)GVHD :Graft-versus-host disease (移植片対宿主病)
ドナーの免疫細胞( 移植片)が、免疫応答によって患者 (宿主)の臓器を攻撃することによっておこる症状の 総称である。
表 1 患者・移植背景
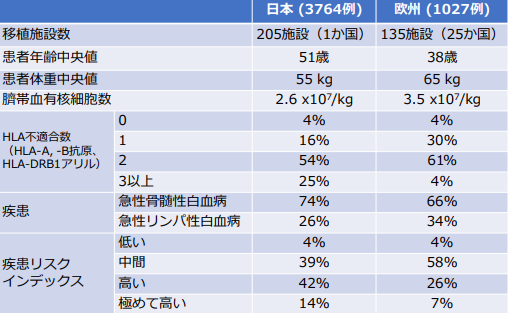
図1 生存に影響する因子の比較