ラットの実験でメカニズムも解明 乳がんリスクを低減する薬など開発の手がかりに
2018-11-15 量子科学技術研究開発機構 ,首都大学東京
発表のポイント
- 幼少期に高線量の放射線に被ばくしても、その後に妊娠・出産を経験すると乳がんのリスクがあまり増加しないことが、ラットを用いた実験によってわかった。
- 被ばく後に妊娠・出産を経験したラットでは、血中のプロゲステロン※1というホルモンの量が低下していた。
- 妊娠・出産経験後におこるホルモンなどの体内の変化を模擬することにより、被ばく後の乳がんのリスクを低下させる薬などを開発する手掛かりになることが期待される。
国立研究開発法人量子科学技術研究開発機構(理事長 平野俊夫。以下「量研」という。)放射線医学総合研究所 放射線影響研究部の柿沼志津子部長、高畠賢研究員らは、首都大学東京との連携大学院協定に基づいた研究を同大学健康福祉学部の福士政広教授と共同で行い、思春期前に高線量の放射線に被ばくすると、妊娠・出産を経験しないラットでは乳がんリスクが増加するが、その後に妊娠・出産を経験したラットではリスクがほとんど増加しないことを、動物実験によって明らかにしました。
妊娠・出産経験が女性の乳がんのリスクを下げることは、医学的によく知られています。一方、高線量の放射線被ばくが女性の乳がんリスクを高めることも、知られています。しかし、放射線被ばく後の乳がんリスクと妊娠・出産経験の関係は、よくわかっていませんでした。
本研究では、ラットを使った実験で、その関係を調べました。すると、思春期前に高線量の放射線を照射したラットでは乳がんリスクが増加しますが、妊娠・出産を経験した場合の乳がんリスクは、照射せずに妊娠・出産も経験しないラットと同じくらい低くなりました。思春期後に照射したラットでは、妊娠・出産経験による乳がんリスクの違いは見られませんでした。
また、思春期前に照射したラットでは、血中のプロゲステロンというホルモンの量が妊娠・出産経験によって下がっており、このことから、乳がんリスクの低下にはこのホルモンが関わっていると推測されました。この発見は、妊娠・出産経験後におこる体内の変化を模擬することによって放射線被ばく後に乳がんのリスクを低下させる薬などを開発する手がかりになることが期待されます。
この成果は「Scientific Reports」2018年9月25日号に掲載されました。またJSPS科研費JP16K19876、JP12J07555の援助を一部受けています。
背景と目的
18世紀イタリアの医学者が、生涯独身を貫くことが多い修道女に乳がんが多いことを発見して以来、妊娠・出産経験が女性の乳がんリスクを下げることは、医学的によく知られた事実です。一方、高線量の放射線被ばくが女性の乳がんリスクを高めることも、原爆に被爆された方や医療で高線量の放射線を受けた患者の研究から、よく知られています。しかし、放射線被ばく後の乳がんリスクと妊娠・出産経験にはどのような関係があるのか、関係があるとすればそのメカニズムは何なのかは、よくわかっていませんでした。本研究では、ラットを使った実験でこれを明らかにしました。
図1 妊娠・出産経験と乳がんリスクの関係
研究の手法と成果
本研究では、思春期前(3週齢)のラットと思春期後すぐ(7週齢)※2のラットの全身に高線量(4グレイ※3)の放射線(ガンマ線)を照射し、それぞれを2群に分けて、一方はそのまま(「未経産」と呼びます)、もう一方は成体になってから(22~26週齢の間に)雄ラットと交配して妊娠・出産を経験させました(「経産」と呼びます)。比較のために、放射線を照射しないラットも同じように2群に分けて、一方はそのままにし、もう一方に妊娠・出産を経験させました。その後、長期間、触診などの観察を行って、乳がんの発生を調べました(図1)。
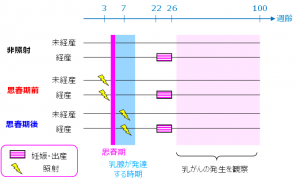
図2 実験概要
その結果、思春期前に照射したラットでは、その後に妊娠・出産を経験しない場合は乳がんリスクが増加しますが、妊娠・出産を経験した場合の乳がんリスクは、照射せずに妊娠・出産も経験しないラットと同じくらい低くなりました。思春期後に照射したラットでは、妊娠・出産経験による乳がんリスクの違いは見られませんでした(図2)。
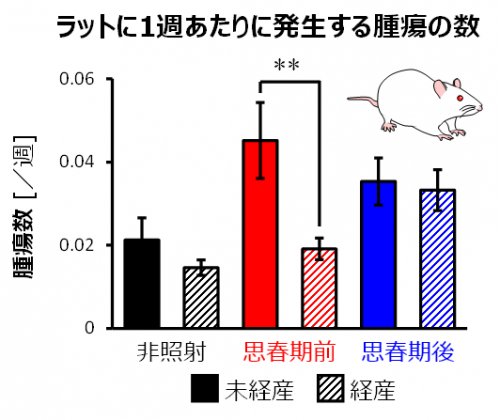
図3 ラットに1週あたりに発生する腫瘍の数
思春期前に照射した場合は、妊娠・出産経験により乳がんリスクが減少した。
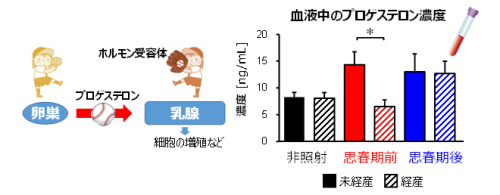
プロゲステロンというホルモンは、乳腺の細胞や乳がん細胞を増やすシグナルとなることが知られています。妊娠・出産経験を終えた時期のラットから血液を採り、プロゲステロンの量を調べたところ、放射線の非照射および思春期後に照射したラットでは、妊娠・出産経験の有無でその量には違いはありませんでした。ところが、思春期前に放射線を照射したラットでは、妊娠・出産を経験しない場合と比べて、妊娠・出産を経験した場合はプロゲステロンの量が増えないことがわかりました(図3)。このことから、乳がんリスクの低下にはこのホルモンが関わっていると推測されました。
図4 プロゲステロンの作用と血中濃度
卵巣から乳腺への「細胞を増殖させて」というシグナルが、プロゲステロン等のホルモンである(左)。
放射線照射したラットでは血液中のプロゲステロン濃度が増加したが、思春期前に照射し妊娠・出産を経験した場合は正常な値を保った(右)。
もしそうであるとすると、妊娠・出産経験によって、プロゲステロンのシグナルに反応するような乳がんが出来にくくなると予想されます。これを確かめるため、そのような乳がんがどれだけ出来たのかを、がんに発現するホルモン受容体※4を指標として調べました。その結果、思春期前に放射線を照射したラットでは、妊娠・出産経験がない場合と比べて、妊娠・出産経験によってホルモン受容体を発現する乳がんの割合が約3割減少することが確認できました(図4)。
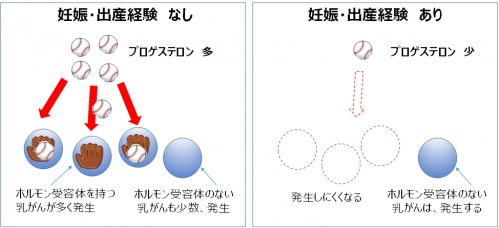
図5 妊娠・出産経験の有無とホルモン受容体の発現量の違い
思春期前に照射したラットでは、妊娠・出産経験がない場合は、ホルモン受容体を持つ乳がんが多く発生した(左)。
妊娠・出産経験がある場合は、ホルモン受容体を持つ乳がんは減少した(右)。
なお、非照射の場合と思春期後の場合では、ホルモン受容体を発現する乳がんの有意な減少は確認できませんでした。
今後の展開
ヒトにおいても、妊娠・出産経験がある場合はホルモン受容体を持つ乳がんのリスクが低下するという知見がいくつかあり、思春期前に被ばくしたラットの結果と類似しています。
今回の発見は、妊娠・出産経験によって身体に引き起こされる変化を模擬することによって、放射線被ばく後にがんのリスクを低下させる薬などを開発する手がかりになることが、期待されます。
用語解説
※1 プロゲステロン
卵巣で作られて血液に乗って全身をめぐるホルモンの1つ。その量は妊娠中に多くなり、妊娠や授乳に必要な全身の変化を引き起こす。
※2 ラットの週齢
ラットの週齢をヒトの年齢と対応させるのは難しいが、3週齢は離乳後で性成熟が始まっていないという意味でヒトの就学前くらい、7週齢は乳腺が発達過程にあるという意味でヒトの中高生くらいだと考えることが可能。
※3 グレイ
放射線の量を表す単位。J/kg。
※4 ホルモン受容体
エストロゲン受容体とプロゲステロン受容体という2つのホルモン受容体を1%以上の細胞が持っている乳がんは、プロゲステロンのようなホルモンのシグナルに反応すると考えられます。
掲載論文
Masaru Takabatake, Kazuhiro Daino, Tatsuhiko Imaoka, Benjamin J. Blyth, Toshiaki Kokubo, Yukiko Nishimura, Kaye Showler, Ayaka Hosoki, Hitomi Moriyama, Mayumi Nishimura, Shizuko Kakinuma, Masahiro Fukushi and Yoshiya Shimada. Differential effect of parity on rat mammary carcinogenesis after pre- or post-pubertal exposure to radiation. Scientific Reports 8: 14325 (2018)