2021-06-18 理化学研究所,東京大学大学院新領域創成科学研究科,静岡県立総合病院,静岡県立大学
理化学研究所(理研)生命医科学研究センターゲノム解析応用研究チームの劉暁渓研究員、寺尾知可史チームリーダー(静岡県立総合病院免疫研究部長、静岡県立大学特任教授)らが参加する国際共同研究グループは、血液がんに罹患していない日本、米国、英国、北欧の約77万人を対象に「体細胞モザイク(mCA)[1]」を解析し、mCAを持つ人は30人に1人の割合であること、これらの人は将来感染症、特に重症感染症を発症するリスクが高いことを明らかにしました。
本研究成果は、mCAに基づいて、感染症のリスクが高い人や予後の悪い人を特定するのに役立つものと期待できます。
今回、国際共同研究グループは、五つの研究コホート[2]に登録されている計76万8762人の血液データを解析し、mCAを持つ人の割合は年齢とともに増加し、特に男性に多いことを確認しました。また、米国、英国、北欧のデータの解析から、mCAを持つ人は感染症、特に重症感染症を発症するリスクが高いことが分かりました。さらに、米国における新型コロナウイルス感染症(COVID-19)の第1波の際、ニューヨーク市でCOVID-19を発症した患者のデータを分析したところ、重症の患者ほどmCAを持っており、軽症者では17人に1人、重症者では6人に1人の割合であることが分かりました。これは、感染症リスクを促進する可能性のある加齢に伴うmCAを理解する上で、重要な新知見です。
本研究成果は、科学雑誌『Nature Medicine』オンライン版(6月7日付)に掲載されました。
背景
感染症のリスクは加齢に伴って高まりますが、その関連因子は明らかになっていません。白血球[3]が自分のクローンを作るように増殖することを「クローン性造血[4]」と呼びます。クローン性造血は加齢に伴う血液細胞(体細胞)のDNA変異によって引き起こされ、一般的ながんの前段階であること、そしてがんのリスク以外にもさまざまな健康被害と関連していることが分かっています。
クローン性造血の特殊な形態として「体細胞モザイク(mCA)」があります。mCAは、生まれながらのDNA配列を持つ体細胞と後天的に変異した体細胞が混じった状態(モザイク)になることを指します。mCAは白血球のサブタイプであるリンパ球の異常により、大規模な染色体再配列[5]が引き起こされることで生じると考えられています。T細胞[3]やB細胞[3]を含む白血球は、感染症に対する適応的な生体防御(免疫)に重要な役割を担っており、免疫力が低下すると、感染症にかかるリスクが高まります。
mCAは白血球数の異常と関連することが知られていることから、国際共同研究グループは、mCAを持つ人は感染症にかかるリスクが高いのではないかと考えました。
研究手法と成果
国際共同研究グループはまず、英国のUKバイオバンク(UKB)[6]、米国のMASS GENERAL Brighamバイオバンク(MGBB)[7]、フィンランドのFinnGen[8]、日本のバイオバンク・ジャパン(BBJ)[9]、米国のコロンビア大学バイオバンク(CUB)[10]の五つのバイオバンクに登録されている計76万8762人の血縁関係のない多民族の個人を対象に、血液DNAを基にしたSNPジェノタイピング[11]アレイデータを解析しました。
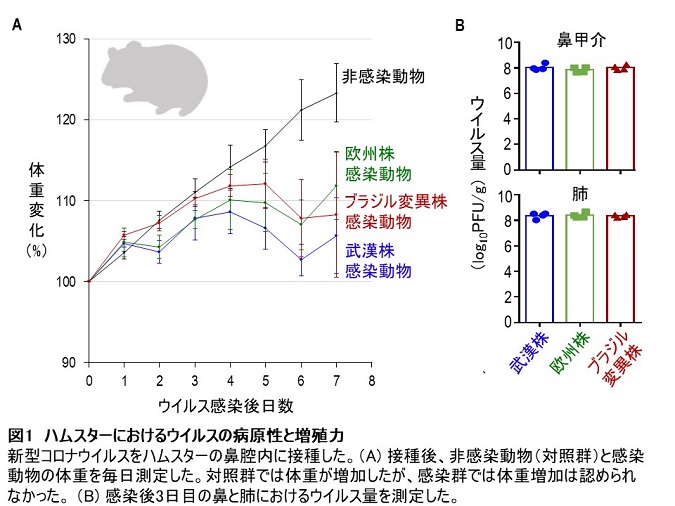
その結果、これまでの報告と同様に、mCAを持つ人の割合は年齢とともに増加し、特に男性に多く見られました。また、末梢血の全染色体にmCAが10%以上存在する人の割合は、40歳未満で0.5%、80歳以上では26.5%に達し、男女別では男性の方が高いことが分かりました(図1A)。また、mCAは性染色体における男女差が大きいことから、性染色体を除く常染色体だけの場合も調べたところ、mCAが10%以上存在する人の割合は、40歳未満の人では0.27%、80歳以上の人では4.6%と、男女別ではやはり男性の方が高いことが分かりました(図1B)。
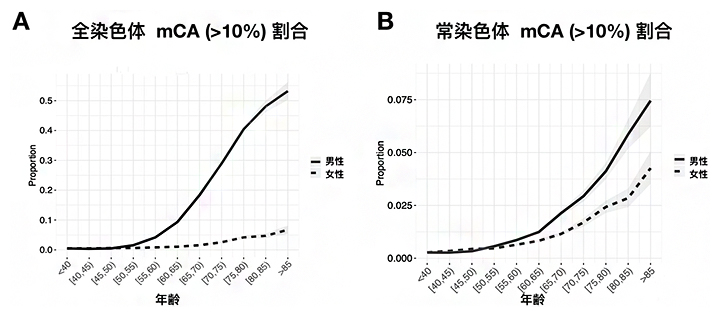
図1 血液に体細胞モザイク(mCA)が10%以上存在する人の割合の年齢推移
A:全染色体にmCAが10%以上存在する40歳以上の人の割合。40歳未満で0.5%、80歳以上では26.5%(53倍)に達し、男女別では男性の方が高かった。
B:常染色体(性染色体以外)だけに限ると、mCAが10%以上存在する40歳以上の人の割合。40歳未で0.27%、80歳以上では4.6%(17倍)であり、男女別では男性の方が高かった。
次に、UKB、MGBB、FinnGenのデータを用いて、肺炎や急性呼吸器感染症などの既知感染症のメタ解析[12]を行った結果、mCAを持つ人は感染症、特に重症感染症を発症するリスクが高いことが分かりました。具体的には、mCAを持っている人はmCAを持っていない人に比べ、疾患のリスク指標であるハザード比[13]が任意の感染では1.2倍、敗血症では2.7倍、呼吸器感染症では1.4倍、消化器感染症では1.5倍、泌尿器系感染症では1.2倍でした(図2)。
同様にBBJのデータでは、がんの既往歴がなく、かつ常染色体mCAを持つ人は常染色体mCAを持たない人に比べて、敗血症による死亡リスクは2倍、肺炎による死亡リスクは1.4倍でした。
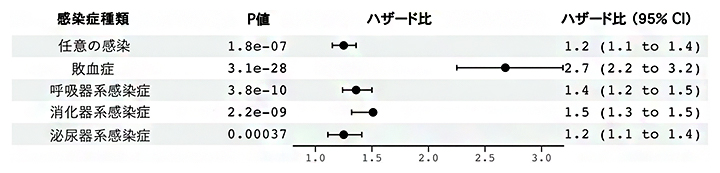
図2 UKB、MGBB、FinnGenのデータを用いたメタ解析の結果
mCAを持つ人は持たない人に比べて、感染症への任意の感染のハザード比は1.2倍、敗血症では2.7倍、呼吸器感染症では1.4倍、消化器感染症では1.5倍、泌尿器系感染症では1.2倍だった。
さらに、UKBの719人の新型コロナウイルス感染症(COVID-19)の入院症例を調べたところ、UKBへの登録時(2010年)には44人(6%)がmCAを持っていた一方で、COVID-19感染歴のない対照群33万7877人では3%しかmCAを持っていませんでした。また、他の危険因子を調整した結果、mCAを持っている人はCOVID-19の発症による入院リスクを1.6倍高めることが分かりました。
さらに、CUBのCOVID-19患者871人を対象に、COVID-19の転帰(病気が経過して他の状態になること)と世界保健機関(WHO)のCOVID-19進行度に基づいて、患者を(1)軽症、(2)中等症、(3)重症(死亡を含む)の三つのカテゴリーに分けたところ、mCAを持つ人の割合は、それぞれ軽症患者では5.8%(16人に1人)、中等症患者では13.9%(7人に1人)、重症患者では16.9%(6人に1人)と、重症になるほど高くなることが分かりました(図3)。
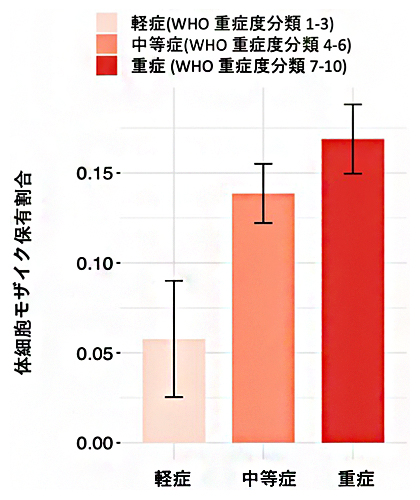
図3 COVID-19患者におけるmCAを持つ人の割合(コロンビア大学バイオバンク)
CUBのCOVID-19患者871人における、進行度別のmCAを持つ人の割合。軽症患者では5.8%、中等症患者では13.9%、重症患者では16.9%と、重症になるほど割合が高くなった。
今後の期待
本研究により、mCAが高齢者における新たな感染症の危険因子であることが明らかになりました。この結果は、COVID-19パンデミックの状況下において、感染予防対策として重要な意味を持ちます。mCAの存在を同定することで、感染リスクの高い個人を特定し、予防・治療の対象を限定できる可能性があります。
また今後、なぜmCAが重症感染症の危険因子となるのかを解明することで、標的予防のための戦略を立てることができるかもしれません。さらに、現在のワクチン接種に対する免疫力やその持続性が、mCAの有無により変化するかどうかを調べることも、感染症学の興味深い研究対象となり得ます。
補足説明
1.体細胞モザイク(mCA)
体細胞(生殖細胞以外の細胞一般)において、後天的な変異が生じることによって、変異がない体細胞と変異がある体細胞が混ざった状態(モザイク)になること。mCAはmosaic chromosomal alterationsの略。
2.研究コホート
コホートとは、一定期間にわたって観察される同一の性質を持つ集団のこと。コホート研究では、一定期間集団を観察・追跡することにより特定の疾病に関わる共通の因子を検討する。
3.白血球、T細胞、B細胞
白血球の中で、獲得免疫と呼ばれる、外来抗原を認識して抗体を産生したり、免疫記憶をつかさどったりするリンパ球のサブセットにT細胞とB細胞がある。
4.クローン性造血
造血前駆細胞(血液細胞の成熟初期段階の細胞)でも、加齢に伴い遺伝子異常が発生する場合がある。クローン性造血とは、遺伝子異常のある血液細胞がクローン的に増殖すること。
5.染色体再配列
本来の染色体の構造変化を伴う染色体異常の一種である突然変異のこと。このような構造変化には、欠失、重複、逆位、転座など、いくつかの異なるクラスの事象を伴うことがある。
6.UKバイオバンク(UKB)
英国のバイオバンクで、英国人50万人規模の疾患罹患、臨床、遺伝に関する情報が収集されている。
7.MASS GENERAL Brigham Biobank(MGBB)
米国ハーバード大学のBrigham and Women’s Hospitalの研究者や臨床医によって運営されている、12万人以上の米国人患者を対象としたバイオバンク。
8.FinnGen
フィンランドで実施されている国家的バイオバンク。フィンランド人50万規模を目標に疾患罹患、臨床、遺伝に関する情報を収集中である。
9.バイオバンク・ジャパン(BBJ)
日本人27万人を対象とした生体試料のバイオバンクで、東京大学医科学研究所内に設置されている。理化学研究所が実験を行って取得した約20万人のゲノムデータを保有する。オーダーメイド医療の実現プログラムを通じて実施され、ゲノムDNAや血清サンプルを臨床情報とともに収集し、研究者へのデータ提供や分譲を行っている。
10.コロンビア大学バイオバンク(CUB)
COVID-19ウイルスの検査を受けた患者を含む、遺伝子データ/バイオマーカーデータと患者の電子カルテ(EHR)データの両方にリンクされた、血液および組織サンプルを収集している米国のバイオバンク。
11.SNPジェノタイピング
ジェノタイピングとは、遺伝子型決定または遺伝子型判定の意味である。SNPジェノタイピングは、個人間の一塩基多型(SNP)の遺伝的変異を測定すること。
12.メタ解析
二つ以上の統計解析結果を合わせる際に、それぞれの解析結果のばらつきを補正し、偏りのない合算をする統計学的手法。
13.ハザード比
発症リスクの指標には、オッズ比やハザード比がある。オッズ比は、発症リスクの大きさの指標で、基準とする集団のリスクに対して、発症するリスクが何倍になるかを表す。ハザード比は、発症までの時間も加味したリスクの上昇を表す指標である。
国際共同研究グループ
理化学研究所 生命医科学研究センター ゲノム解析応用研究チーム
研究員 劉 暁渓(Xiaoxi Liu)
チームリーダー 寺尾 知可史(てらお ちかし)
(静岡県立総合病院 免疫研究部長、静岡県立大学 特任教授)
客員主管研究員 鎌谷 洋一郎(かまたに よういちろう)
(東京大学 大学院新領域創成科学研究科 教授)
ハーバード大学 メディカル・スクール
Preventive Cardiology Director プラディープ・ナタラジャン (Pradeep Natarajan)
本研究は、日本・米国・フィンランドの29の研究機関に所属する404人の研究者が参加して行われました。
研究支援
本研究は、日本医療研究開発機構(AMED)のオーダーメイド医療の実現プログラム「疾患関連遺伝子等の探索を効率化するための遺伝子多型情報の高度化(研究開発代表者:久保充明(当時):JP17km0305002)」を受けて行われました。本研究で使用したサンプルは、「オーダーメイド医療の実現プログラム」において収集されたものです。
原論文情報
Seyedeh M. Zekavat, Shu-Hong Lin, Alexander G. Bick, Aoxing Liu, Kaavya Paruchuri, Chen Wang, Mesbah Uddin, Yixuan Ye, Zhaolong Yu, Xiaoxi Liu, Yoichiro Kamatani, Romit Bhattacharya, James P. Pirruccello, Akhil Pampana, Po-Ru Loh, Puja Kohli, Steven A. McCarroll, Krzysztof Kiryluk MS, Benjamin Neale, Iuliana Ionita-Laza, Eric A. Engels, Derek W. Brown, Jordan W. Smoller, Robert Green, Elizabeth W. Karlson, Matthew Lebo, Patrick T. Ellinor, Scott T. Weiss MS, Mark J. Daly, The Biobank Japan Project, FinnGen Consortium, Chikashi Terao, Hongyu Zhao, Benjamin L. Ebert, Muredach P Reilly, Andrea Ganna, Mitchell J. Machiela, Giulio Genovese, Pradeep Natarajan, “Hematopoietic mosaic chromosomal alterations increase the risk for diverse types of infection”, Nature Medicine, 10.1038/s41591-021-01371-0
発表者
理化学研究所
生命医科学研究センター ゲノム解析応用研究チーム
研究員 劉 暁渓(Xiaoxi Liu)
チームリーダー 寺尾 知可史(てらお ちかし)
(静岡県立総合病院 免疫研究部長、静岡県立大学 特任教授)
報道担当
理化学研究所 広報室 報道担当
東京大学 大学院新領域創成科学研究科 広報室
静岡県立総合病院 総務課
静岡県立大学 広報・企画室