当事者である患者と家族が意思決定を迫られたとき
2021-11-27 東京医科歯科大学,日本医療研究開発機構
ポイント
- COVID-19による呼吸不全※1に対する治療を受けた患者において、治療方針に関して明確に意思表示※2ができたのは約1割であり、ほとんどのケースで患者の治療方針の決定をその家族が担っていたことが明らかとなりました。
- 患者に代わり治療方針に関する意思決定をした家族の半数は、患者の意向が分からない状態で判断しなければならない状況であったことが明らかとなりました。
- 感染者急増による医療資源不足下での体外式膜型人工肺(ECMO)※3の優先順位付け「ECMOトリアージ※4」の考え方については、すべての患者と家族から特定の条件下において支持が得られ得る結果となりました。
概要
東京医科歯科大学生命倫理研究センターの吉田雅幸教授、甲畑宏子講師の研究グループは、東京医科歯科大学病院に入院したCOVID-19重症呼吸不全患者とその家族を対象とし、1)治療に関する説明と同意(インフォームド・コンセント)の実態及び2)医療資源不足化でのECMOトリアージに対する患者・家族の意見を明らかにするため、2020年12月~2021年3月に質問紙調査を行い、患者17名、家族14名より回答を得ました。本調査結果は、日本生命倫理学会第33回年次大会(2021年11月27日-28日)において報告されました。
調査の背景
COVID-19によって、人工呼吸器※5やECMOの使用が医学的に必要になったときに患者やその家族が納得した形で意思決定できることは、コロナ禍における医療の信頼性維持のために重要です。これを実現させるためには、治療開始時に医療者からの十分な説明と、理解に基づく納得した意思決定が重要です。しかしながら、感染症対策として制限された環境下で行われる説明と同意には様々な困難が予想されます。そこで、東京医科歯科大学病院ではCOVID-19患者をのべ500人以上(2021年11月1日現在)受け入れてきた実績を基に、COVID-19呼吸不全治療に関する説明と同意の現状を明らかにするとともに、医療資源のトリアージに関する当事者の意見を聞く必要があると考え、その第一歩としてこの調査を実施しました。
研究成果の概要
当院入院時に医師から説明を受けた人
当院入院時に医師から説明を受けた人について調査した結果、当院搬送時、すでに患者の意識レベル※6は低く、家族だけで説明を受けたケースは31例中17例と半数以上に及びました(表1)。この結果から、COVID-19呼吸不全が重症化※7した場合には、今後の治療方針に関する重要な説明を患者自身が聞くことができない状態となる可能性が高く、家族のみが説明を受ける状況が想定されます。
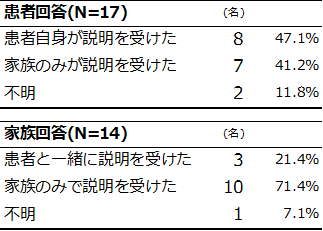
表1.COVID-19呼吸不全治療の方針について医師より説明を受けた者
治療に関する意思表示
入院時に医師から説明を受けることができた患者8名(表1「患者自身が説明を受けたn=8」)のうち、明確に治療に関する意思表示ができたのは2例・約2割であり、意思表示をしたかどうか覚えていない例は5例と約6割に及びました(表2)。この結果から、入院患者のうち明確に治療に関する意思表示ができたのは患者回答者17名中2名の約1割であり、ほとんどのケースでは家族が治療方針の意思決定の役割を担っていることが明らかとなりました。
また、治療に対する説明を受けた家族13名(表1「患者と一緒に説明を受けたn=3」及び「家族のみで説明を受けたn=10」)のうち12名が明確に意思表示をしていましたが、意思表示内容は「延命治療を望まなかった」が5例と約4割ありました(表2)。この5例について、回答者である家族に患者の年齢、患者自身の意向を確認したところ、患者の年齢層は50~90歳代と広く、患者自身も延命治療を望んでいないケースが3例ありましたが、残り2例については患者の意向は不明な状態でした。
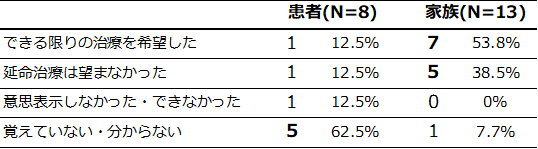
表2.同意説明時の意思表示の有無と内容
家族の意向と患者の意向の一致率
治療に関する意思表示を行った家族12名(表2「できる限りの治療を希望n=7」及び「延命治療は望まなかったn=5」)について、家族の意向と患者の意向が一致していた例は4例・約3割でしたが、患者自身の意向がわからない状態で意思表示をした例が7例と最も多く、約6割に及びました(図1)。つまり、家族の約6割は、患者の意向が分からない状況で治療方針の決定をしなければならない状況でした。
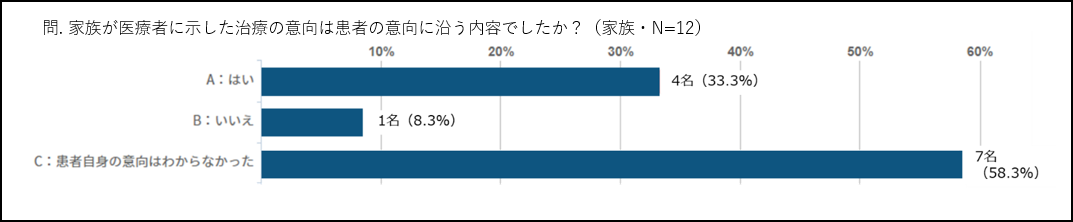 図1.家族と患者の意向の一致度
図1.家族と患者の意向の一致度
ECMO装着の優先順位付け(トリアージ)に対する当事者の意見
ECMOトリアージに対しては、条件付きを含め、回答者全員が「納得できる」との回答でした(表3-1)。条件については、「患者の年齢」や「ECMOが不足していること」については、患者・家族ともに重要と回答しましたが、それ以外の項目では、患者と家族で重要と考える条件に違いがみられました(表3-2)。この結果から、ECMOトリアージについては、特定の条件下であれば、当事者の支持が得られる可能性が示唆されました。
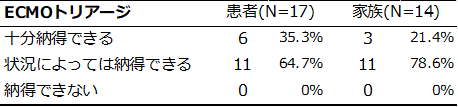
表3-1.ECMOトリアージに対する考え
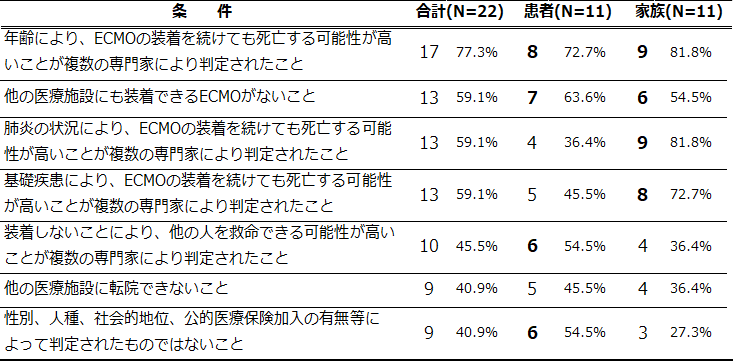
表3-2.ECMOトリアージが納得できる状況・条件
調査結果から見えた課題と対策
日本では、今年6月下旬~10月、新型コロナウイルス感染症のいわゆる「第5波※8」において、これまでにない感染者及び重症患者の急増による医療体制のひっ迫が深刻な問題となりました。
肺炎が重症化した患者は、人工呼吸器の使用が必要となり、さらに悪化すればECMOへの移行も必要となります。しかし、これら医療機器の使用については2つの倫理的な問題があります。1つが、意思決定に関する問題です。通常、これらの機器を使用する場合には、患者やその家族は使用のメリット、デメリットを含めて説明を受け、検討した上で意思決定を行います。しかし、新型コロナウイルス感染症患者に対する使用においては、症状の急速な悪化に伴う意識レベルの低下、家族が濃厚接触者※9であることによる感染対策などにより、患者本人のみならず家族においても同意説明及び意思確認に困難を伴います。2つ目は、医療スタッフや医療機器など医療資源の量的制約がある中で、重症患者が同時に多数発生した場合に、人工呼吸器やECMOをどう有効活用していくか、といったトリアージの問題です。
今回の調査により、重症患者は入院時点で意識レベルが低く明確な意思表示が行える状態ではないこと、患者に代わり意思決定を行わなければならない家族の約半数は患者の意向が分からない状況で判断を行わなければならなかったことが明らかとなりました。トリアージについては、当事者である患者、家族からの支持が、条件によっては得られる可能性が示唆されましたが、それらの是非や公平・公正な条件設定については、更なる慎重な議論が必要です。
治療や介護の方針を事前に決めておく「ACP※10(Advance Care Planning:もしものときのために自分が望む医療やケアについて、健常時に繰り返し話し合い、家族や医療者と共有するプロセス)」の実施がCOVID-19に関しても推奨されています。人工呼吸器やECMOを装着された後に、患者に起こり得ることを知っておくことは、これらの使用に関する意思決定を助け、また、ACPによる事前の意思表示や家族との話し合いの促進にもつながるものと考えられます。したがって、COVID-19により患者に起こり得ることを一般市民がイメージできるよう、医療者は必要な情報を発信し、普及啓発に努めるべきと考えます。
研究支援
本調査は、東京医科歯科大学生命倫理研究センターの吉田雅幸教授の研究グループが実施したものであり、日本医療研究開発機構 感染症研究開発ELSIプログラム 研究開発課題「COVID-19重症呼吸不全におけるECMO再配分に対する市民・社会の理解に関する実態調査」の支援のもとに行われました。
用語解説
- ※1 呼吸不全とは?
- 呼吸器能の低下が起き、十分な酸素を臓器に送れなくなった状態のこと。
- ※2 意思表示とは?
- 自分の意思を相手に示すこと。
- ※3 ECMO(Extracorporeal membrane oxygenation、エクモ)とは?
- 体外式膜型人工肺。心臓と肺が、生命を維持するのに十分な機能を失った際に、心臓と呼吸の補助をする治療法。
- ※4 ECMOトリアージとは?
- トリアージとは、災害発生時などに多数の傷病者が生じ、医療施設、医療機器、医薬品、医療者などの医療資源が制約される場合に、傷病者の緊急度に応じて、治療などの優先順位を決めること。本研究では、ECMO装着の優先順位付けをECMOトリアージという。
- ※5 人工呼吸器とは?
- 自力で十分に呼吸ができない時に、気管内に管を通して酸素を肺に送り込み、二酸化炭素を排出させるための装置。
- ※6 意識レベルとは?
- 意識障害の程度のこと。
- ※7 重症化とは?
- 病気や症状がおもくなること。
- ※8 第5波とは?
- 感染が拡大している時期のことで、第1波は2020年4月をピークにした3~5月の感染拡大期(一度目の緊急事態宣言発令)、第2波は2020年7月末頃をピークにした7~8月の感染拡大期、第3波は2021年1月初めをピークにした2020年11月~2021年2月の感染拡大期(二度目の緊急事態宣言発令)、第4波は2021年5月初めをピークにした3月下旬~6月の感染拡大期(三度目の緊急事態宣言発令)、第5波は8月中旬をピークにした2021年7月~9月の感染拡大期(四度目の緊急事態宣言発令、ACP8月20日に全国で新規感染者が2万5871人と過去最多を更新)。
- ※9 濃厚接触者とは?
- 新型コロナウイルス感染者と近距離で接触、或いは長時間接触し、感染の可能性が相対的に高くなっている者のこと。
- ※10 ACP(Advanced Care Planning、アドバンス・ケア・プランニング)とは?
- どのような医療を受けたいのか、あるいは受けたくないのかなどを家族等と予め話し合って決めておくこと。
研究者プロフィール
吉田雅幸(ヨシダ マサユキ) Masayuki YOSHIDA
東京医科歯科大学
生命倫理研究センター 教授
研究領域:人類遺伝学、研究倫理、血管生物学
甲畑宏子(コウバタ ヒロコ) Hiroko KOHBATA
東京医科歯科大学
生命倫理研究センター 講師
研究領域:遺伝カウンセリング学、倫理
お問い合わせ先
研究に関すること
東京医科歯科大学生命倫理研究センター
講師 甲畑宏子
報道に関すること
東京医科歯科大学 総務部総務秘書課広報係
事業に関すること
日本医療研究開発機構(AMED)
ゲノム・データ基盤事業部 ゲノム医療基盤研究開発課