2021-02-15 国立循環器病研究センター
国立循環器病研究センター(大阪府吹田市、理事長:小川久雄、略称:国循)の豊田一則副院長、高下純平脳血管内科医師らの研究チームが、国循単施設での新型コロナウイルス感染症(COVID-19)増加に伴う脳卒中診療の変化を調査し、初回緊急事態宣言期間中の一時的な脳梗塞入院患者数の減少、脳卒中診療経過時間の遅延等の脳卒中センターの現状を報告しました。本研究成果は、Frontiers in Neurology誌電子版に、令和3年1月18日に掲載されました。
背景
2020年初からの新型コロナウイルス感染症の増加により、世界中で多数の感染者、死亡者が報告されています。COVID-19は、発熱、呼吸器症状を呈する他、海外では約5%に脳卒中を合併することが報告されています。このため、脳卒中診療に従事する医療関係者は、救急診療の現場で常にCOVID-19の可能性を念頭に診療を行わなければならない状況に置かれています。脳卒中の診療は、発症から早期の治療開始が望まれるため、各脳卒中センターで一刻も早い再灌流療法(静注血栓溶解療法[t-PA静注療法]または機械的血栓回収術)開始のための診療経過時間短縮を目指したプロトコルが策定されています。しかし、COVID-19増加後、迅速な診療プロセスよりも医療従事者への感染防御を優先して考慮した急性期の脳卒中診療指針が発表され、日本だけでなく世界各国の脳卒中センターで、診療体制の見直しが行われています。
国循脳血管部門では、2020年4月より、従来の時間短縮を目指したプロトコルとは異なる、新たな院内の脳卒中診療プロトコルを策定しました。具体的には、救急外来での初期診療時の全医療スタッフが個人用保護具を装着し、頭部画像診断前に救急外来で胸部X線検査を用いたスクリーニングを行うようにしました。また頭部画像診断モダリティとして、詳細な情報を得やすいMRI検査ではなく、感染防御対策を施しやすいCT検査を優先するようにしました。このように、院内感染防御に配慮したワークフローへの変更を行いました。
今回の解析では、国循が所在する大阪府吹田市のCOVID-19陽性者数や救急搬送数、国循への脳梗塞の入院患者数の推移を調べました。また、2019年12月から2020年7月に国循脳内科で再灌流療法を行った脳梗塞の患者さんを、COVID-19増加前(2019年12月から2020年3月)と増加後(2020年4月から7月)に分け、各種臨床情報、診療内容の変化を比較しました。これらの解析により、COVID-19増加の脳卒中センターへの影響を調べました。
解析結果
吹田市のCOVID-19陽性者数は、2020年3月から4月にかけて増加しました。4月7日の緊急事態宣言発令に伴い一旦減少しましたが、5月25日の緊急事態宣言解除後、7月から急激な患者数の増加を認め、第2波の様相を呈しました。緊急事態宣言発令期間が大部分を占める4、5月中は、吹田市内の救急搬送数、国循の脳梗塞入院患者数はともに減少しましたが、宣言解除後の6月以降には反跳して増加しました。再灌流療法の施行数は緊急事態宣言発令期間中も、目立った減少を示さず一定して推移していました。
2019年12月から2020年7月に再開通療法を行った患者さんは93例でした。COVID-19増加前と増加後で患者さんの脳梗塞の重症度、基礎疾患、治療内容には差はありませんでした(表1)。診療時間の経過については、脳梗塞の発症から国循に来院するまでの時間には差がなかったものの、来院から頭部画像診断までの時間(25分→30分)、来院から血栓溶解療法までの時間(38分→51分)はCOVID-19増加後で遅延しました。来院から機械的血栓回収術開始までの時間については、有意差はなかったもののCOVID-19増加後延長する傾向がありました(70分→82分)。退院時の日常生活自立の割合は、有意差はなかったものの、増加する傾向がありました(32%→45%)。
解説
COVID-19増加期間中に脳卒中や虚血性心疾患の入院患者数が減少するという現象は、世界各国で報告されています。脳梗塞入院患者数の減少の原因として、軽症の患者さんの受診控えが影響していることが報告されています。今回の解析では、脳梗塞の入院患者数が減少しているにも関わらず、比較的重症の脳梗塞患者さんが対象となる再灌流療法の施行数が維持されているという現象が認められましたが、同様の現象は海外の脳卒中センターからも報告されています。今回の解析結果からは、緊急事態宣言発令期間に一致して脳梗塞入院患者数の減少が認められたことから、COVID-19増加に伴う行動変化が入院患者数に影響を与えている可能性が伺えました。
再灌流療法例の同治療開始までの診療時間の遅延については、特に頭部画像診断までの時間が遅延していることから、医療スタッフの個人用防護具の着脱、救急外来でのCOVID-19スクリーニングなど、確実な院内感染防御を優先して時間をかけた結果であると推測します。今後もCOVID-19増加が持続する可能性があることを考えると、今後は診療時間、診断精度、感染防御のバランスのとれた診療体制の構築が必要であると考えます。
今回の解析から、脳卒中の診療現場がCOVID-19増加に関連し影響を受けていることが示唆されました。今後もCOVID-19増加に伴う脳卒中診療の状況を把握するため、COVID-19蔓延下の診療現場の状況について、タイムリーな臨床データの解析が必要であると考えます。
■発表論文情報 著者: Junpei Koge, Masayuki Shiozawa, Kazunori Toyoda
題名: Acute stroke care in the With-COVID-19 Era: experience at a comprehensive stroke center in Japan
掲載誌:Frontiers in Neurology 18 January 2021
https://doi.org/10.3389/fneur.2020.611504
<図・表>
(表1)患者の臨床所見と診療経過時間
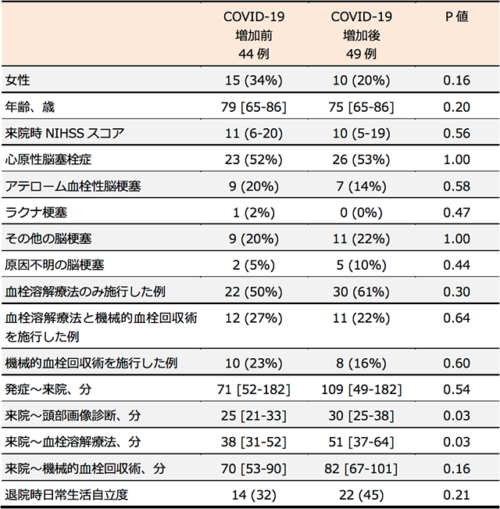
例数(%)または中央値[四分位値]で表示。
(参考図) 吹田市のCOVID-19陽性者数、救急搬送数、国立循環器病研究センターの脳梗塞入院患者数、再灌流療法施行数の推移
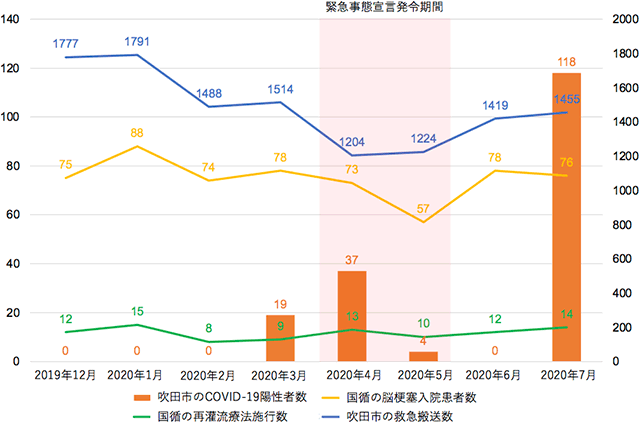
吹田市の救急搬送数は右、左に症例数を表示