2022-08-06 国立がん研究センター,NTT東日本関東病院
発表のポイント
- 転移リスクの少ない2cm以上の早期大腸がんを高周波ナイフで切除する内視鏡治療(ESD)について、1,883人の患者さんを対象に長期的な治療結果を前向きコホート研究で確認しました。
- 研究の結果、高い治療結果が得られることが明らかとなり、スネアで切り取る内視鏡治療(EMR)よりも再発リスクを抑えられ、腸管を切除する外科手術よりも術後のQOLを維持できるESDが治療の第一選択となる可能性が示されました。
- 患者数の多い大腸がん患者さんの早期治療による術後QOLと生存率の向上が期待されます。
- また、早期発見・治療のメリットがさらに増すことから、大腸がん検診と精密検査の積極的な受診が強く望まれます。
概要
国立研究開発法人国立がん研究センター(理事長:中釜 斉、東京都中央区)中央病院(病院長:島田和明)とNTT東日本関東病院(病院長:大江 隆史、東京都品川区)などの研究チームは、転移リスクの少ない2cm以上の早期大腸がんに対し、内視鏡治療で電気メスを用い病変を切除する内視鏡的粘膜下層剥離術(ESD)*1を行った1,883人(1,965病変)の患者さんの5年の全生存率、疾患特異的生存率、腸管温存率などを国内20施設との前向きコホート研究で調査し、いずれも良好な治療結果が得られることを確認しました。
研究成果は、消化器分野で世界的に最も権威のある国際的学術誌のひとつである「Gastroenterology」で発表(2022年7月7日付)されました。
転移リスクの少ない2cm以上の早期大腸がんの治療法には、今回検討したESDのほかに、腸管を切除する外科手術と内視鏡的に輪状の細いワイヤー(スネア)を用い病変を切り取る内視鏡的粘膜切除術(EMR)*2があります。外科手術は病変を取り残しなく切除できるものの患者さんの負担が大きく、術後のQOLの低下が課題です。EMRにおいては、簡便かつ短時間で治療可能ですが、スネアの直径を超える2cm以上の病変は分割して切り取られることで取り残しが生じ、再発につながることが課題です。ESDは、高度な技術や時間を要しますが患者さんの負担が少なく、大腸がんに対しては2012年に保険適用されて以降、普及が進んでおり、長期的な安全性と治療効果に関する研究報告が待たれていました。
本研究結果により、2cm以上であっても転移リスクの少ない早期大腸がんであれば、EMRよりも再発リスクを抑えられ、外科手術よりも術後のQOLを維持できるESDが治療の第一選択となる可能性が示されました。現在、海外においてはESD の難易度の高さからEMRが標準治療として位置づけられていますが、本研究結果を踏まえ、今後は世界的にもESDが標準治療となり、世界でも患者数の多い大腸がんの早期発見・治療による術後の患者さんのQOLと生存率の向上が期待されます。
背景
ESDは、国立がん研究センターによる内視鏡用の高周波ナイフ(ITナイフ)の開発や手技の確立により開発された治療方法で、2006年4月に早期胃がんの内視鏡治療として保険適用されました。その後、早期大腸がんでの応用も進み、2009年7月には先進医療で評価され、2012年4月には保険適用となり、全国に普及しました。これまで、安全性や治療効果についての研究報告が積み上げられています*が、より長期的かつ大規模な報告が待たれていました。
また大腸がんは、日本では最も、また世界的にも頻度が高い一方で、早期治療による生存率が高いため、早期発見と、患者さんの負担が少ない治療が求められています。
*Saito Y, Uraoka T, Matsuda T, et al. Endoscopic treatment of large superficial colorectal tumors: a case series of 200 endoscopic submucosal dissections (with video). Gastrointest Endosc. 2007 Nov;66(5):966-73.
*Saito Y, Uraoka T, Yamaguchi Y, et al. A prospective, multicenter study of 1111 colorectal endoscopic submucosal dissections (with video). Gastrointest Endosc. 2010 Dec;72(6):1217-25.
*Yamada M, Saito Y, Takamaru H, et al. Long-term clinical outcomes of endoscopic submucosal dissection for colorectal neoplasms in 423 cases: a retrospective study. Endoscopy. 2017 Mar;49(3):233-242.
研究概要
早期大腸がんに対するESDの多施設前向きコホート研究
登録期間
2013年2月から2015年1月
登録症例
参加施設において大腸ESDを施行した全症例
登録数
1,883人(1,965病変)
主目的
5年の全生存率、疾患特異的生存率、腸管温存率
副次的目的
5年の局所再発率、一括切除割合、治癒切除割合、有害事象発生割合
観察研究方法
登録後5年間、内視鏡と必要に応じて採血、CTなどで経過観察を実施しました。大腸癌治療ガイドラインの基準で治癒、非治癒切除を判定し、非治癒切除の場合は外科手術を推奨しました。また、共同研究者に統計の専門家も含め、データの集計・分析を行いました。
参加施設(症例登録数順)
NTT東日本関東病院(東京都)、大阪国際がんセンター(大阪府)、がん研有明病院(東京都)、国立がん研究センター中央病院(東京都)、東京大学医学部附属病院(東京都)、静岡県立静岡がんセンター(静岡県)、岡山大学病院(岡山県)、国立がん研究センター東病院(千葉県)、慶応義塾大学病院(東京都)、順天堂大学病院(東京都)、栃木県立がんセンター(栃木県)、石川県立中央病院(石川県)、宝塚市立病院(兵庫県)、昭和大学病院(東京都)、国立病院機構四国がんセンター(愛媛県)、JCHO大阪病院(大阪府)、千葉県がんセンター(千葉県)、東京医科大学病院(東京都)、JCHO群馬中央病院(群馬県)、山形県立中央病院(山形県)
研究結果
本研究の短期観察では、病変を分割せず切除することで取り残しを回避する一括切除の割合と、有害事象の発生率を調査しました。その結果、一括切除割合は97%で、病理学的に追加手術が必要ないと判断された(治癒切除)割合は91%でした。有害事象では、腸に穴が開く穿孔せんこうを2.9%、術後出血を2.6%に認めましたが多くが腸管を切除せず保存的な加療での対処が可能でした。0.5%で穿孔・出血のために外科手術が必要となりました。
長期観察では本研究の主目的である、5年の全生存率、疾患特異的生存率、腸管温存率を調査しました。その結果、5年の全生存率は93.6%、疾患特異的生存率は99.6%、腸管温存率は88.6%で、治癒切除が得られた場合の腸管温存率は98%と非常に高い割合でした。また、治癒切除後の局所再発は0.5%(8例)で認めましたが、全例で内視鏡による追加治療が可能でした。一方で、異時性大腸がん*3は1%(15例)で認められ、13例で手術が施行されました。
本研究において、2cm以上の早期大腸がんに対しESDを行った場合、高い割合で治癒切除が可能であり、長期的にもその状態が維持されることが明らかとなりました。また、安全性やQOLの観点からも優れていることが示されました。また、大腸ESDで治癒切除が得られた場合は、局所再発だけでなく異時性大腸がんの発生に注意する必要が示唆され、術後の定期的な経過観察の必要性が明らかとなりました。
展望
本研究において、転移リスクの少ない2cm以上の早期大腸がんに対し、ESDで治療を行った場合の長期的な安全性と治療効果が大規模なデータで初めて明らかになりました。またその治療結果も良好であることが消化器分野で世界的に権威のある国際的学術誌で発表されたことで、今後、世界的にもESDが標準治療となり、世界でも患者数の多い大腸がんのさらなる生存率の向上と、術後の患者さんのQOLの維持に大きく貢献することが期待されます。
現在、海外においてはESD の難易度の高さからEMRが標準治療として位置づけられていますが、今後、ESD技術の習得がさらに進められると考えられ、当センターで開発したESD技術の世界的な普及にも積極的に貢献してまいります。
また、本研究により2cm以上であっても転移リスクの少ない早期大腸がんであれば、再発リスクを抑えられ、術後のQOLも維持できるESDが治療の第一選択となることで、早期発見・治療のメリットがさらに増すことになります。日本においては、40歳以上での便潜血検査による毎年の大腸がん検診と、異常を認めた場合は内視鏡での精密検査が推奨されていますので、積極的な受診が強く望まれます。また、QOLの高い治療を望む場合は、任意型検診としての大腸内視鏡検査も選択肢とし、不利益と利益を理解した上での受診もお勧めします。
発表論文
雑誌名
Gastroenterology
タイトル
Long-term Outcomes after Endoscopic Submucosal Dissection for Large Colorectal Epithelial Neoplasms: A Prospective, Multicenter, Cohort Trial from Japan
著者
Ken Ohata, Nozomu Kobayashi, Eiji Sakai, Yoji Takeuchi, Akiko Chino, Hiroyuki Takamaru, Shinya Kodashima, Kinichi Hotta, Keita Harada, Hiroaki Ikematsu, Toshio Uraoka, Takashi Murakami, Shigetsugu Tsuji, Takashi Abe, Atsushi Katagiri, Shinichiro Hori, Tomoki Michida, Takuto Suzuki, Masakatsu Fukuzawa, Shinsuke Kiriyama, Kazutoshi Fukase, Yoshitaka Murakami, Hideki Ishikawa, Yutaka Saito (Corresponding author)
掲載日
2022年7月7日
DOI
https://doi.org/10.1053/j.gastro.2022.07.002
研究費
国立がん研究センター開発費
革新的な内視鏡診断・治療法の開発基盤を構築する研究 (21-25, 29-A-13, and 2020-A-12).
用語解説
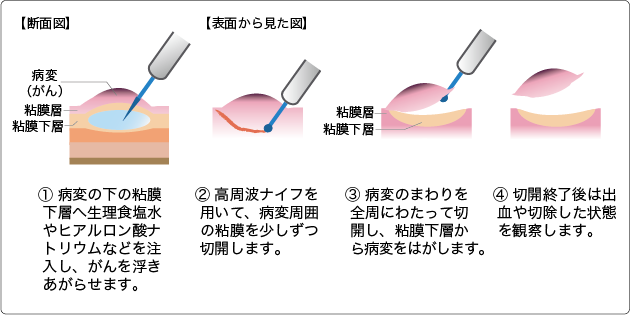
*1 内視鏡的粘膜下層剥離術(ESD:Endoscopic Submucosal Dissection)
高周波ナイフを用いて病変を一括切除する治療法。高度な技術と時間を要するが、外科手術に比べて患者さんの負担が少なく、EMRに比べて根治性も高い。
国立がん研究センターがん情報サービス●
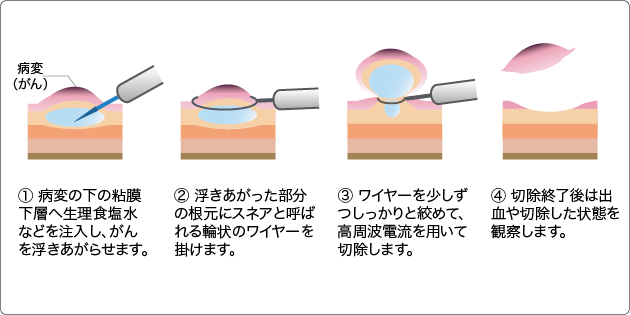
*2 内視鏡的粘膜切除術(EMR:Endoscopic mucosal resection)
スネア(円形の処置具)を用いて病変を切除する治療法。簡便だが、大きな病変に対しては分割での切除となり、再発率が高くなることが欠点。
国立がん研究センターがん情報サービス●
*3 異時性大腸がん
大腸がん治療後の経過観察中に発見される、新規の大腸がん。再発とは異なる。
問い合わせ先
研究に関する問い合わせ
国立研究開発法人国立がん研究センター
中央病院内視鏡科 小林 望
広報窓口
国立研究開発法人国立がん研究センター
企画戦略局 広報企画室
NTT東日本関東病院
運営企画部 企画担当(広報)