2024-10-15 京都大学iPS細胞研究所
ポイント
- 外科手術と免疫抑制剤、薬剤による膵β細胞の破壊を組み合わせて、免疫抑制1型糖尿病モデルのミニブタの作製に成功した。
- 本モデルに対してヒトiPS細胞由来膵島細胞(iPIC)注1)の生着を確認し、血中でヒトC-ペプチド注2)を検出した。
- 腹部皮下および腹膜前腔への移植から約1か月後もiPICが持続的に生着していることを組織学的に確認した。
- 本モデルは、糖尿病に対するヒト細胞を用いた細胞移植治療の開発に対して、臨床で想定されるサイズの移植物およびその移植手術手技の検討に役立つと期待される。
1. 要旨
豊田太郎 講師(CiRA未来生命科学開拓部門、元タケダ-CiRA共同研究プログラム(T-CiRA))、山﨑緑 主任研究員(武田薬品工業株式会社グローバルアドバンストプラットフォーム)らの研究グループは、Axcelead Drug Discovery Partners株式会社およびオリヅルセラピューティクス株式会社との共同研究により、免疫抑制された1型糖尿病モデルのミニブタを作製し、ヒトiPS細胞由来膵島細胞(iPIC)の生着を実証しました。
ヒトiPS細胞やES細胞などのヒト多能性幹細胞から作製した膵島様細胞の移植は、糖尿病の新たな治療法として期待されています。その実用化のためには、患者さんへの移植に必要な膵島様細胞を検証する必要があります。しかし、糖尿病のモデル動物として従来から広く用いられている小型のげっ歯類では、ヒトへの移植を想定した大きな移植物の検証ができません。
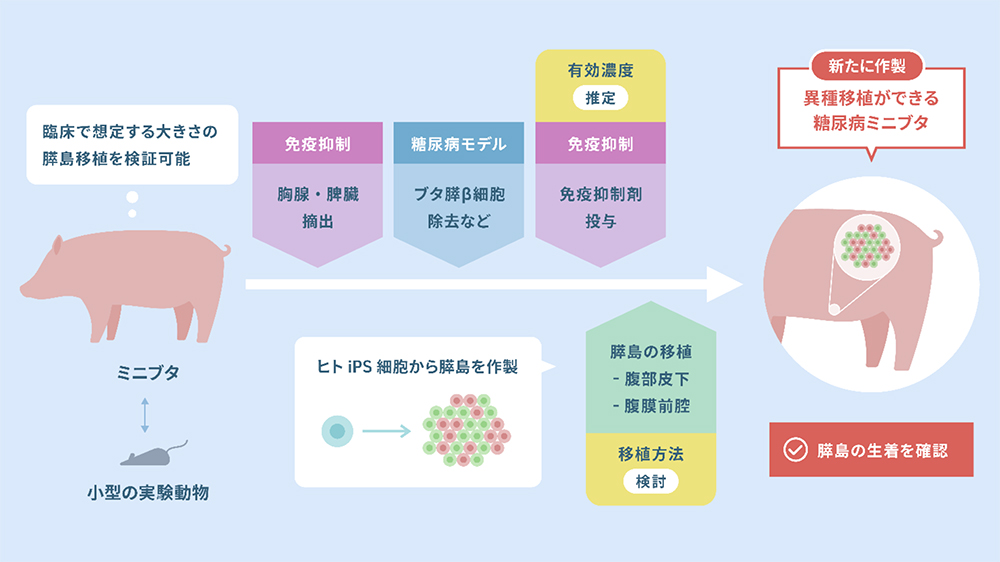
研究グループは、胸腺および脾臓を摘出したミニブタに膵β細胞を破壊する薬剤のストレプトゾトシン(STZ)を投与し糖尿病の病態を再現しました。さらに、免疫抑制剤を投与することで、ヒト細胞の移植が可能な糖尿病ミニブタを作製しました。糖尿病ミニブタへiPICの移植試験を実施したところ、腹部皮下および腹膜前腔への移植において生着が確認されました。本研究は、糖尿病のためのヒト細胞を用いた細胞移植治療の開発において、臨床で想定されるサイズの移植物およびその移植手術手技の検討に役立つと期待されます。
この研究成果は2024年10月14日(米国時間)に米国科学誌「Cell Transplantation」でオンライン公開されました。
2. 研究の背景
1型糖尿病は、膵臓でインスリン注3)を分泌する膵β細胞が破壊されることによって発症します。膵β細胞は膵α細胞などと集まり、膵島と呼ばれる組織を形成します。膵島の各細胞で産生されるホルモンが、膵島を取り巻く毛細血管へと分泌され、血糖値の恒常性の維持に寄与します。生体由来の膵島移植は糖尿病に対する根治療法の一つと考えられています。しかし、移植に用いることのできる膵島を提供するドナーが不足しており課題となっています。そのため、膵島ドナーを必要としない、ヒト多能性幹細胞(ES細胞およびiPS細胞)から膵島様細胞を作製し移植に用いる細胞治療の実現が期待されています。
移植用の膵島様細胞を作製する技術開発は急速に進んでおり、近年、ヒト多能性幹細胞から幼若期の膵島様細胞を作製し、1型糖尿病モデルマウスに移植することで糖尿病を治療できることが示されています。そして、これまでに臨床現場で蓄積されたドナー由来の膵島移植の知見から、1型糖尿病の患者さんへの細胞治療にはヒト多能性幹細胞から作製した1億個(108個)以上の大量の膵島細胞の移植が必要ではないかと考えられています。
しかし、移植実験で従来から広く用いられている小型のげっ歯類は、患者さんへの細胞治療で想定する大きさ・量の細胞や組織の移植を検証することができません。糖尿病についても、体重10kg以上の大型の動物で異種移植可能な動物モデルはこれまでにありませんでした。近年、実験動物用に小型化されたゲッチンゲンミニブタ(ミニブタ)に免疫に関わる胸腺と脾臓を摘出する外科手術と免疫抑制剤を組み合わせることで、異種の細胞の移植試験に利用可能な免疫抑制状態を誘導できることが報告されました。
そこで、本研究では、外科手術と免疫抑制剤を組み合わせた免疫抑制ミニブタにおいて、糖尿病状態を安定的に構築することで、異種移植可能な糖尿病ミニブタの作製を試みました。そして、同モデルに対してヒトiPS細胞由来膵島細胞(iPIC)が生着するかを検証しました。
3. 研究結果
1)胸腺・脾臓を摘出した糖尿病ミニブタの作製
まず、ミニブタに対して免疫抑制状態を誘導するために外科手術を行い胸腺および脾臓を摘出しました。
これまでに、ストレプトゾトシン(STZ)の短期集中的な投与によりミニブタの膵β細胞を破壊すると、インスリンが大量に放出され、生命を脅かす低血糖のリスクが高まることが報告されています。そこで、血糖管理や液体食投与による低血糖リスク軽減の目的で中心静脈(CV)カテーテルと胃ろうチューブを設置し、STZを投与しました。
糖尿病の発症を確認するために、STZ投与前および投与後に静脈内ブドウ糖負荷試験(IVGTT)を行い、血糖値とインスリン分泌の指標となるブタC-ペプチドの血漿中濃度を計測しました(図1)。STZ投与後では、血糖値は上昇し、血漿中のブタC-ペプチドレベルは減少しました。ブタC-ペプチドがほぼ完全に枯渇したことから、ミニブタの体調を維持する目的でインスリンを毎日投与することにしました。空腹時の血糖値はほとんどの測定点で200 mg/dLを超えており、観察期間を通じて体重の減少はみられませんでした。これらの結果から、胸腺および脾臓を摘出したミニブタの体調を維持しながら、安定的に糖尿病が誘導できることが示されました。
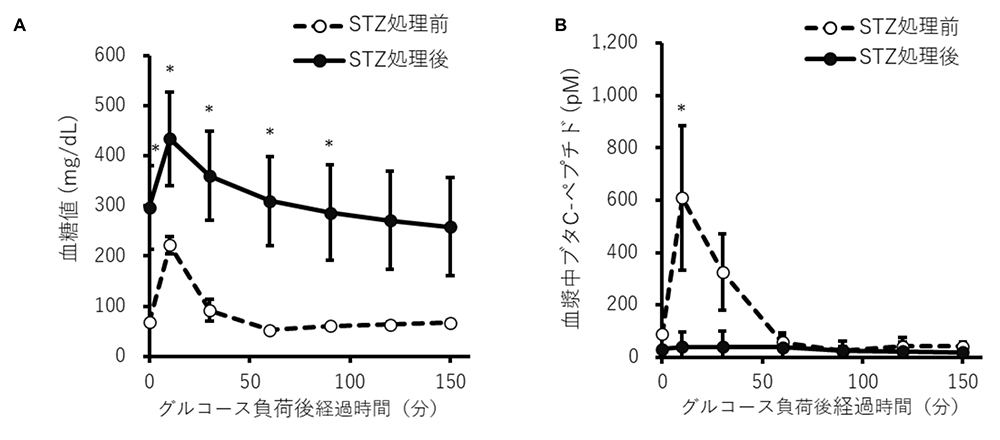
図1. 胸腺・脾臓を摘出した糖尿病ミニブタの作製
胸腺と脾臓を摘出したミニブタにストレプトゾトシン(STZ, 200 mg/kg)を投与して糖尿病を誘導した。STZ注射前(◯)および注射2週間後(●)に静脈内ブドウ糖負荷試験(IVGTT)を実施した。ブドウ糖投与(0.5 mg/kg)後の血糖値(A)およびブタ血漿中のブタC-ペプチド濃度(B)。対応のあるt検定を用いて各時点でグループ間の比較を行った(*P < 0.05)。多重比較はボンフェローニ補正を行った。値は平均±標準偏差(n = 5)。
2)免疫抑制剤の目標血中濃度の算出
免疫抑制剤であるミコフェノール酸(MPA)とシクロスポリン(CsA)は、投与後の薬剤の吸収や作用などの薬物動態のばらつきが大きいことが知られています。そこで薬剤の有効範囲を推定するために、ミニブタの血漿および血中でのMPAおよびCsAの目標投与量を算出することにしました。
まず、ミニブタの末梢血単核細胞(PBMC)の培養において、フィトヘマグルチニン(PHA)により誘導される細胞増殖を抑制するMPAおよびCsAの濃度を確認しました(図2A、B、C左)。次に、薬効の期待できる血漿中濃度を計算しました。MPAおよびCsAは、血漿中および解析時の培地の中でタンパク質結合型と非結合型の2種の形態で存在します。一般に、非結合型の薬物濃度は薬効と関連すると考えられています。このため、ミニブタ血漿中のMPAおよびCsAの非結合型分率をそれぞれ同定し、これを用いて、血漿中でのin vivo 有効総濃度の目標レベルを推定しました(図2C右)。さらに、CsAは主に血漿外、特に赤血球内に分布するため、同様の手順で、目標とする全血中濃度を推定しました。
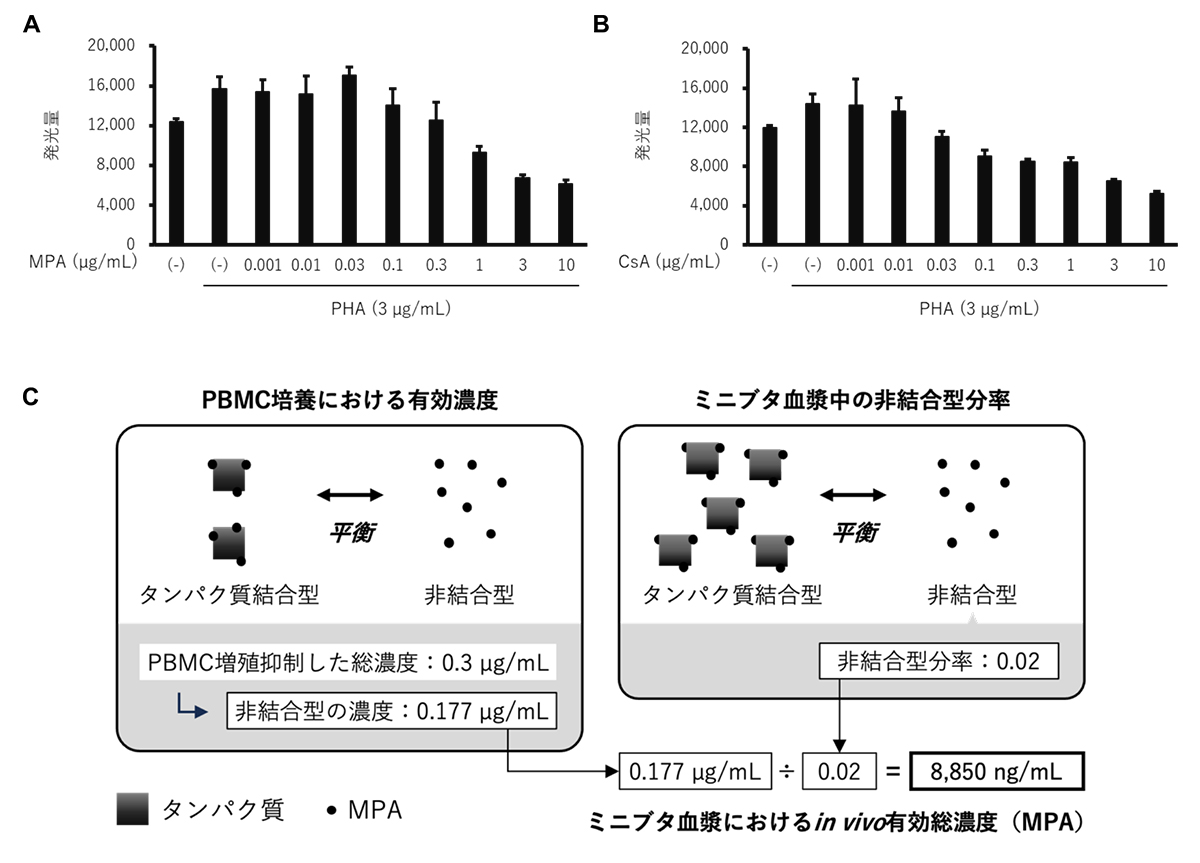
図2. ミニブタにおけるMPAおよびCsAの目標血中濃度の決定
MPAおよびCsAは血中でタンパク質結合型と非結合型の両方の形態で存在する。生体内での総有効濃度を決定するため、培養皿上の測定から得られた非結合型有効濃度を使用した。(A、B)培養皿上の検討において、PHA誘導PBMC増殖(発光量)はMPA(A)およびCsA(B)によって用量依存的に抑制された。(C)MPAを例とした目標濃度の算出方法の概略図。血漿中の目標濃度は、非結合型濃度の培養皿上と血漿中での比率を使用して算出した。(A)および(B)の値は平均±標準偏差(n = 4、技術的反復数)。
3)異種であるiPICの糖尿病ミニブタへの生着
次に、これまでの検討から決定した免疫抑制糖尿病ミニブタの作製方針に基づき、異種移植が可能であるか検証しました。これまでの検討で推定していた用量で免疫抑制剤を投与したところ、重篤な副作用が発生しました。このことから免疫抑制剤の投与量を減らしました。
胸腺・脾臓を摘出した糖尿病ミニブタにおける免疫抑制剤の処理により、異種細胞であるiPIC移植後の生着が可能かどうかを調べました。研究グループは、糖尿病状態の誘導から4週間後、免疫抑制剤の投与から1週間後に皮下や腹膜前腔へのiPICの移植試験を行いました。移植後、摂食状態および空腹状態のヒトC-ペプチドの血漿中濃度をそれぞれ観察しました。その結果、iPIC移植7日後にヒトC-ペプチドが血漿中で検出され、5週間かけて徐々に増加しました(図3A)。
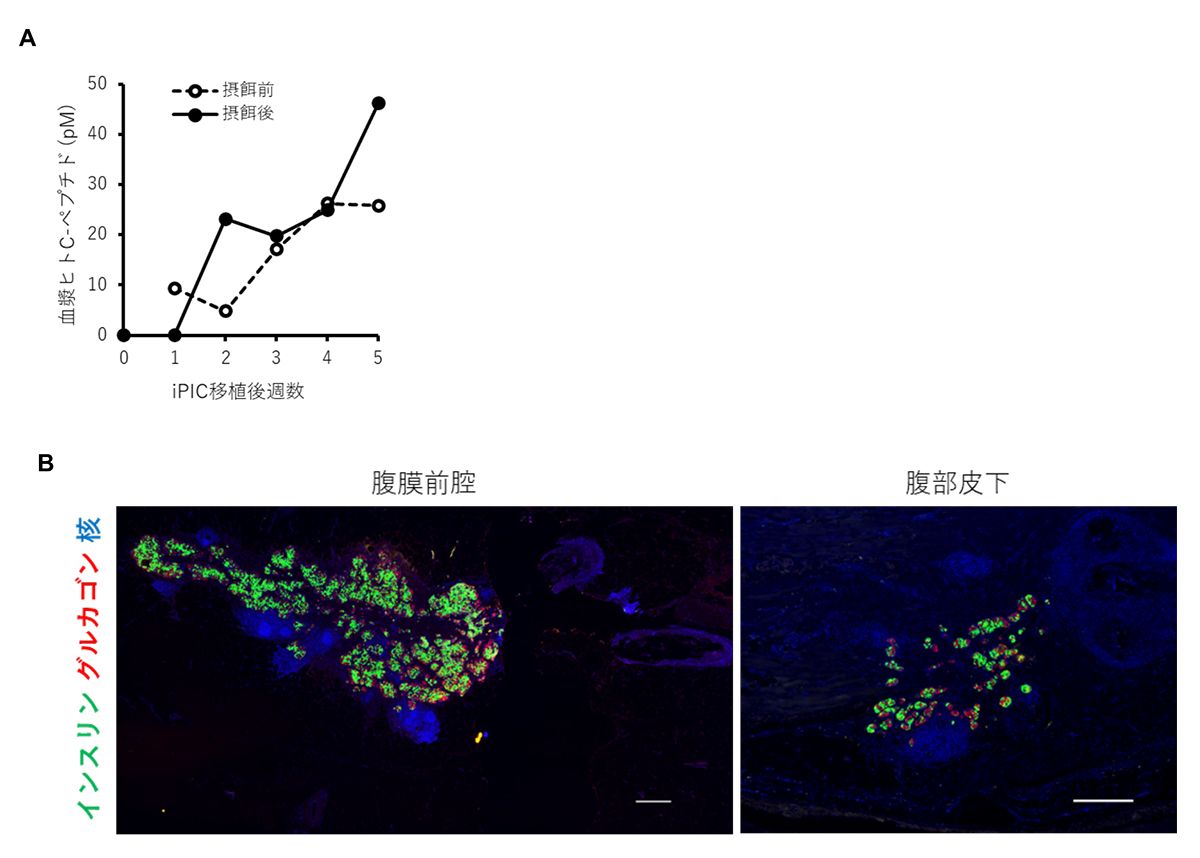
図3. 糖尿病ミニブタの腹膜前腔および腹部皮下へのiPICの生着
免疫抑制した糖尿病ミニブタにさまざまな方法で複数の部位にiPICを移植した。(A)iPIC移植前後の血漿中ヒトC-ペプチド濃度。血液サンプルは、摂食前(◯)および摂食後(●)に採取した。(B)腹膜前腔(左)および腹部皮下(右)の代表的な免疫蛍光組織像。スケールバー:500 µm。
この試験では、生着に適した移植条件を推定するため、さまざまな組成の物質とiPICを組み合わせて移植しました。移植した部位の組織を収集し、移植条件による違いを分析した結果、フィブリンゲル注4)を用いた腹部皮下や腹膜前腔への移植条件において、組織中にiPICを観察することができました(図3B)。また、腹膜前腔では皮下よりも多くのiPICを観察することができました。一方で、他の移植片ではiPICがほとんど観察されませんでした。これらの結果は、免疫抑制された1型糖尿病ミニブタを用いて異種移植条件を評価することが可能であることを示しています。
このiPICの生着の再現性を確認するために、同じ細胞数のiPICを一頭の糖尿病ミニブタの腹膜前腔と、別の糖尿病ミニブタ腹部皮下部位に移植しました。そして、いずれの移植でも血漿中ヒトCペプチドを検出することができました。
以上より本研究では、作製した免疫抑制糖尿病ミニブタを用いて異種の膵島移植の検討が可能であることが示されました。
4. まとめ
本研究では、動物実験用のミニブタに対して、脾臓・胸腺の摘出、膵β細胞の除去などにより安定的な糖尿病症状を誘導し、さらに免疫抑制剤を投与し、異種の膵島移植が可能な糖尿病モデルのミニブタを作製できることを示しました。また、ヒトiPS細胞から作製した膵島様細胞をこの糖尿病ミニブタに移植すると、組織中に生着し、インスリン分泌機能を発揮することが示されました。
モデル作製に用いたミニブタはヒトに近い解剖学的特性をもつことから、今後、糖尿病に対するヒト細胞を用いた細胞移植治療の開発に対して、臨床で想定されるサイズの移植物およびその移植手術手技の検討に役立つと期待されます。
5. 論文名と著者
- 論文名
Xenogenic Engraftment of Human Induced Pluripotent Stem Cell-Derived Pancreatic Islet Cells in an Immunosuppressive Diabetic Göttingen Mini-pig Model - ジャーナル名
Cell Transplantation - 著者
Midori Yamasaki1,2,*, Toshiyuki Maki3, Taisuke Mochida1,2, Teruki Hamada3, Saori Watanabe-Matsumoto2,4, Shuhei Konagaya2,4,5, Manami Kaneko3, Ryo Ito1,2,5, Hikaru Ueno1,2,5,
Taro Toyoda2,4,*
*: 責任著者 - 著者の所属機関
- 武田薬品工業株式会社 グローバルアドバンストプラットフォーム
- タケダ-CiRA 共同研究プログラム(T-CiRA)
- Axcelead Drug Discovery Partners株式会社
- 京都大学iPS細胞研究所(CiRA)
- オリヅルセラピューティクス株式会社 膵島細胞(iPIC)治療事業部
6. 本研究への支援
本研究は、CiRAと武田薬品工業株式会社との共同研究プログラム「T-CiRA」によるものです。
また、下記の支援を受けて実施されました。
- 日本医療研究開発機構(AMED)
再生医療・遺伝子治療の産業化に向けた基盤技術開発事業(再生医療シーズ開発加速支援)「iPS細胞由来膵島細胞(iPIC)を用いた1型糖尿病に対する細胞治療の製造法開発及び非臨床試験の実施」 - iPS細胞研究基金
7. 用語説明
注1)iPS細胞由来膵島細胞(iPIC)
膵島は膵臓の中にあるインスリンを放出する膵β細胞などの集合した組織。膵島に似た細胞集団をiPS細胞から作ったものをiPIC(iPSC-derived Pancreatic Islet Cells)と呼ぶ。
注2)C-ペプチド
インスリンが合成される際には、前駆体(プロインスリン)が切断され、インスリンとC-ペプチドが1:1の割合で作られる。さらにインスリンとC-ペプチドは同程度の割合で分泌されるため、インスリンの合成量や分泌量の指標として使われる。
注3)インスリン
血液中の糖を取り込ませるように細胞にはたらきかけ、血糖値を下げる効果があるホルモン。膵島にある膵β細胞で作られ、血液中に放出される。
注4)フィブリンゲル
血液中のフィブリノーゲンとトロンビンが反応して形成されるゲル状の物質。生体内でも自然に生成され、止血や創傷治癒を促進する効果がある。網目状の構造をもち、柔軟で弾力性があり、生体適合性と生分解性に優れている。

