世界初の脳腫瘍に対するウイルス療法製品
2021-01-05 東京大学
発表概要
東京大学医科学研究所附属病院 脳腫瘍外科(東京大学医科学研究所 附属先端医療研究センター 先端がん治療分野)の藤堂具紀教授らの研究グループは、単純ヘルペスウイルス1型(口唇ヘルペスのウイルス)に人工的に3つのウイルス遺伝子を改変(三重変異)した第三世代のがん治療用ヘルペスウイルス G47Δ(ジーよんじゅうななデルタ)の臨床開発を進めてきました。
膠芽腫(こうがしゅ、悪性神経膠腫の一種)の患者を対象に東京大学医科学研究所附属病院で実施した医師主導治験(第II相臨床試験、注1)において、G47Δの高い治療効果と安全性が確認されたため、この治験を主試験(pivotal study)として、2020年12月28日に悪性神経膠腫を適応症とする製造販売承認申請(注2)が行われ、G47Δは実用化への最終段階に到達しました。G47Δの開発は、発明から実用化まで一貫してアカデミア主導で実施されており、日本では新しい治療法開発の様式で成功に至りました。
ウイルス療法は、がん細胞に感染させたウイルスが増えることによって直接がん細胞を破壊する手法で、革新的ながん治療法として期待されます。G47Δの開発は、発明から医師主導治験に至るまで研究者主導で、世界に先駆けて日本で推し進め、厚生労働省の先駆け審査指定制度(注3)および悪性神経膠腫を対象とした希少疾病用再生医療等製品(注4)の指定を受けています。G47∆は、日本で初めて実用化されるウイルス療法製品であり、世界でも脳腫瘍に対しては先進国初のウイルス療法製品となります。
【悪性神経膠腫について】
神経膠腫(こうしゅ)(グリオーマ)は、原発性脳腫瘍のおよそ4分の1を占め、代表的な悪性脳腫瘍です。神経膠腫は悪性度に従って4段階に分けられ、悪性度の高い2つの段階のもの(悪性度3と4)を悪性神経膠腫と呼びます。神経膠腫の中で最も頻度が高く、また最も悪性度の高いのが膠芽腫(グリオブラストーマ)です。手術をしてから放射線治療と化学療法を行っても、生存期間中央値(いわゆる平均余命)は診断から18カ月、5年生存率は10%程度で、治癒は極めて困難とされます。G47∆のような、全く新しい機序による治療手段の開発が待ち望まれていました。
【がんのウイルス療法とは】
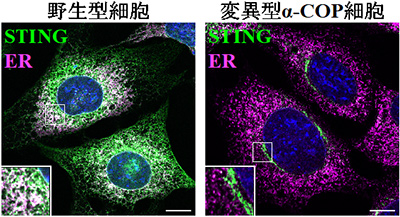
がんのウイルス療法とは、がん細胞のみで増えることができるウイルスを感染させ、ウイルスが直接がん細胞を破壊する治療法です。ウイルス療法では、遺伝子工学技術を用いてウイルスゲノムを「設計」して、がん細胞ではよく増えても正常細胞では全く増えないウイルスを人工的に造って臨床に応用します。がん細胞だけで増えるように工夫された遺伝子組換えウイルスは、がん細胞に感染するとすぐに増殖を開始し、その過程で感染したがん細胞を死滅させます。増殖したウイルスはさらに周囲に散らばって再びがん細胞に感染し、ウイルス増殖、細胞死、感染を繰り返してがん細胞を次々に破壊していきます。一方、正常細胞に感染した遺伝子組換えウイルスは増殖できないような仕組みを備えているため、正常組織は傷つきません(図1)。

図1
【G47Δ(ジーよんじゅうななデルタ)とは】
G47Δは、口唇に水疱ができる口唇ヘルペスの原因ウイルスとして知られている単純ヘルペスウイルス1型の3つのウイルス遺伝子を改変して、藤堂教授らが作製した世界初の第三世代のがん治療用遺伝子組換えヘルペスウイルスです(図2)。
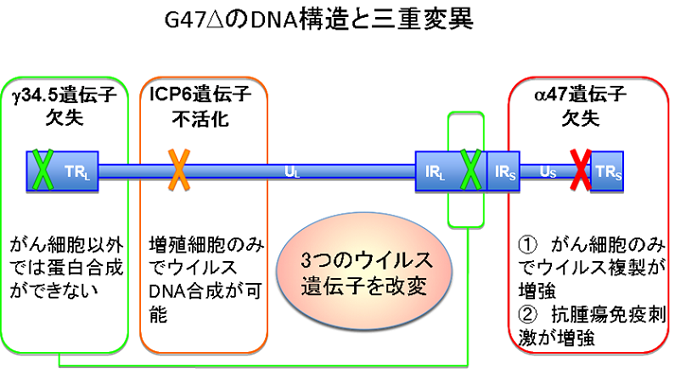
図2
単純ヘルペスウイルス1型は、がん治療に有利な特長を多く備えています。その主な特長は、1)ヒトのあらゆる種類の細胞に感染できること、2)細胞を殺す力が比較的強いこと、3)抗ウイルス薬が存在するため治療を中断できること、4)患者がウイルスに対する抗体を持っていても治療効果が弱くならないこと、などです。単純ヘルペスウイルス1型のゲノムから、正常細胞での増殖では必要でがん細胞では不要なウイルス遺伝子を取り除くことで、がん細胞だけで増えるウイルスを造ることができます。
3つのウイルス遺伝子を改変したG47Δは、既存のがん治療用ウイルスに比べて安全性と治療効果が格段に高くなっています。また、G47Δの特徴としてがん細胞を破壊する過程で、抗腫瘍免疫を惹起するために、G47Δを投与した部位のみならず、投与していないところにあるがんにも免疫を介して効果が期待できます。さらに、G47Δは、がんの根治を阻むとされるがん幹細胞をも効率よく破壊することが判っています。
今回の申請により国内製造販売が承認されると、G47Δは日本初かつ国産のウイルス療法製品となり、世界でも脳腫瘍に対しては先進国初のウイルス療法製品となります。G47Δの国際一般名は、teserpaturev(テセルパツレブ)と決まりました。
【G47Δの臨床開発】
G47Δは東京大学の藤堂教授らが開発した革新的ながん治療用ウイルスであり、世界に先駆けて日本で臨床開発を行いました。G47Δの臨床開発は、真のアカデミア発のトランスレーショナルリサーチ(注5)として進められました。培養細胞や動物を用いた安全性や有効性の試験はもとより、臨床試験に用いる治験製品の製造も東京大学医科学研究所内の施設で研究チームが自ら行いました。
G47Δを初めてヒトに投与するいわゆるファースト・イン・ヒューマン(first-in-human)臨床試験は、2009年から、膠芽腫を対象とした臨床研究として東京大学で5年間実施され、脳腫瘍内への投与が安全であることが確認されました。更に、有効性を検討する第II相臨床試験は、医師主導治験として、膠芽腫患者を対象に2015年から2020年まで実施し、高い治療効果と安全性を確認しました。
この医師主導治験は、外国で承認されていながら国内未承認、あるいは適応外使用が一般的となっている医薬品や医療機器について実施するものとは異なり、非臨床試験から治験製品製造、規制対応、治験実施まで製薬企業が全く関与せずにアカデミアだけで行ったという点で、日本の医薬品・再生医療等製品開発の歴史に残るアカデミア主導創薬の成功例と言えます。
単純ヘルペスウイルス1型を用いたウイルス療法が、悪性脳腫瘍で治療効果を示すことがヒトで確認されて実用化に至ったのは、世界で初めてです。
G47Δは脳腫瘍のみならず、あらゆる固形がんに有効であることが動物実験で示されており、今後さらに、可及的速やかに全ての固形がんに適応を広げることを目指します。2013年からからは、前立腺癌と嗅神経芽細胞腫をそれぞれ対象とした臨床試験を実施しました。2018年からは、悪性胸膜中皮腫の患者の胸腔内にG47Δを投与する臨床試験も開始しています。
【用語解説】
(注1) 第II相臨床試験
医薬品の開発は一般的に、安全性を調べる第I相、比較的少数の被験者を対象にして治療効果を調べる第II相、多数の被験者を対象に治療効果を検証する第III相の3段階で臨床試験を行います。がんを対象とする医薬品開発の場合は、一般的に、標準治療で効果が得られなかった被験者を対象に第I相試験を行います。第II相試験は、一般に、開発する医薬品の治療効果を、標準治療と比べます。第III相試験を行うためには、多数の被験者の参加が必要となります。悪性神経膠腫のような希少ながんの場合は、第III相試験を行うことが困難であるため、しばしば第II相試験までで有効性を確認します。G47Δは、悪性神経膠腫を対象とした希少疾病用再生医療等製品に指定されています。なお、pivotal studyとは、新規の治療薬開発において、有効性を示す主な根拠となり,製造販売承認申請の中核となる臨床試験を指します。
(注2) 製造販売承認申請
医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律(医薬品医療機器等法)に基づいて、医薬品等の製造および販売の承認を厚生労働省に申請することです。G47Δのようなウイルス療法製品は、平成26年11月25日に施行された医薬品医療機器等法では再生医療等製品に分類されます。申請は製薬企業が行います。医薬品医療機器総合機構により、企業としての責任体制の審査、製品の有効性・安全性等の審査、製品の生産方法・管理体制の審査など、さまざまな審査がなされます。
(注3) 先駆け審査指定制度
世界最先端の治療薬を日本の患者に最も早く提供することを目指し、一定の要件を満たす画期的な新薬等について、開発の比較的早期の段階から先駆け審査指定制度の対象品目に指定し、製造販売承認の相談・審査において優先的な取扱いの対象とする厚生労働省の制度です。原則として既承認薬と異なる作用機序を持ち、高い有効性が期待される医薬品が指定されます。指定には以下の4つ要件をすべて満たす必要があります。
1. 治療薬の画期性
2. 対象疾患の重篤性
3. 対象疾患に係る極めて高い有効性
4. 世界に先駆けて日本で早期開発・申請する意思
(注4) 希少疾病用再生医療等製品
希少疾病用再生医療等製品は、医薬品医療機器法第77条の2に基づき、対象患者数が5万人未満で本邦では十分にその研究開発が進んでいない状況にあり、医療上特にその必要性が高いものに対し、次の指定基準に合致するものを厚生労働大臣が指定するもので、希少疾病用医薬品の試験研究を促進するための特別の支援措置を講ずる制度です。
1. 対象者数
再生医療等製品の対象者の数が、本邦において5万人未満であること。
2. 医療上の必要性
重篤な疾病を対象とするとともに、代替する適切な治療法がなく、既存の医薬品・医療機器・再生医療等製品と比較して著しく高い有効性又は安全性が期待され、特に医療上の必要性が高いものであること。
3. 開発の可能性
対象疾病に対して当該再生医療等製品を使用する理論的根拠があるとともに、その開発に係る計画が妥当であると認められること。
(注5) トランスレーショナルリサーチ
医療につながる基礎研究成果を臨床における実用化に橋渡しする開発研究を指します。知的財産権の確保、臨床に用いる製剤の製造・品質試験・安定性試験、動物を用いた安全性試験、臨床試験実施計画の作成、規制対応など、数多くのプロセスを経ます。また、多大な開発資金と多大の労力を必要とします。
問い合わせ先
〈研究に関すること〉
東京大学医科学研究所 附属先端医療研究センター 先端がん治療分野(脳腫瘍外科)
藤堂教授室
〈報道に関すること〉
東京大学医科学研究所 国際学術連携室(広報)